本文作者:原野
心衰、冠心病、心律失常、高血压……
根据世界卫生组织统计,缺血性心脏病是全球头号杀手,约占全球死亡的 13%。
自 2000 年以来,它也是死亡人数增幅最大的疾病。到 2021 年,相关死亡增加约 270 万例,总数达 910 万。[1]
自从 1960 年代开始用于治疗高血压,1970 年代用于治疗心绞痛,1980 年代用于治疗心肌梗死,1990 年代用于治疗心力衰竭,β 受体阻滞剂已成为心血管病领域的基石药物。
而有一个争议问题一直在「基石」上空盘绕:对于心梗后心功能正常的患者,到底能不能长期使用 β 受体阻滞剂。
最近,这个持续了 40 年的问题似乎终于迎来盖棺定论的一锤。
一项发表于 NEJM 的 Meta 分析研究,汇集了五项开放标签、随机、优效性试验的 17,801 名患者数据,结果发现:
心梗后心功能正常(LVEF≥50%)的患者使用 β 受体阻滞剂,没有明显获益。
β 受体阻滞剂:老师傅遇到新问题
β 受体阻滞剂(Beta-blockers,BBs)于 20 世纪 60 年代作为抗心绞痛药物问世,目前被指南推荐用于治疗心力衰竭、心律失常、高血压及冠心病心绞痛和心梗后患者。
与 β 受体阻滞剂相关的研究诞生了 3 次诺奖,图源:参考资料 2
最初,因为能通过竞争性拮抗 β 肾上腺素能受体,抑制交感神经系统的过度激活,β 受体阻滞剂最先在高血压治疗中一战成名。
此后,随着研究的不断深入,β 受体阻滞剂不同方向的作用机制陆续显现,临床应用的版图也随之渐渐扩张,最终成了心血管疾病领域里基石般的存在。[3,4]
β 受体阻滞剂可抑制心脏的 β 肾上腺素能受体,减慢心率、减弱心肌收缩力、降低心输出量,因此能降低血压,还能抑制肾素分泌,对高肾素型高血压有较好的降压作用。
同时,β 受体阻滞剂还可通过降低氧耗量,同时延长舒张期以增加缺血心肌组织的血流灌注,从而减少心绞痛发作、提高运动耐量;可拮抗交感神经过度激活,降低交感神经张力,提高心室颤动阈值、减少心律失常、预防猝死等发生。[5]
直接或通过降低交感神经张力间接抑制肾素-血管紧张素-醛固酮系统,β 受体阻滞剂还可有效下调血管紧张素 II 和醛固酮水平,起到心血管保护作用,从而预防和逆转心梗后左心室重构,降低心力衰竭发生和进展。
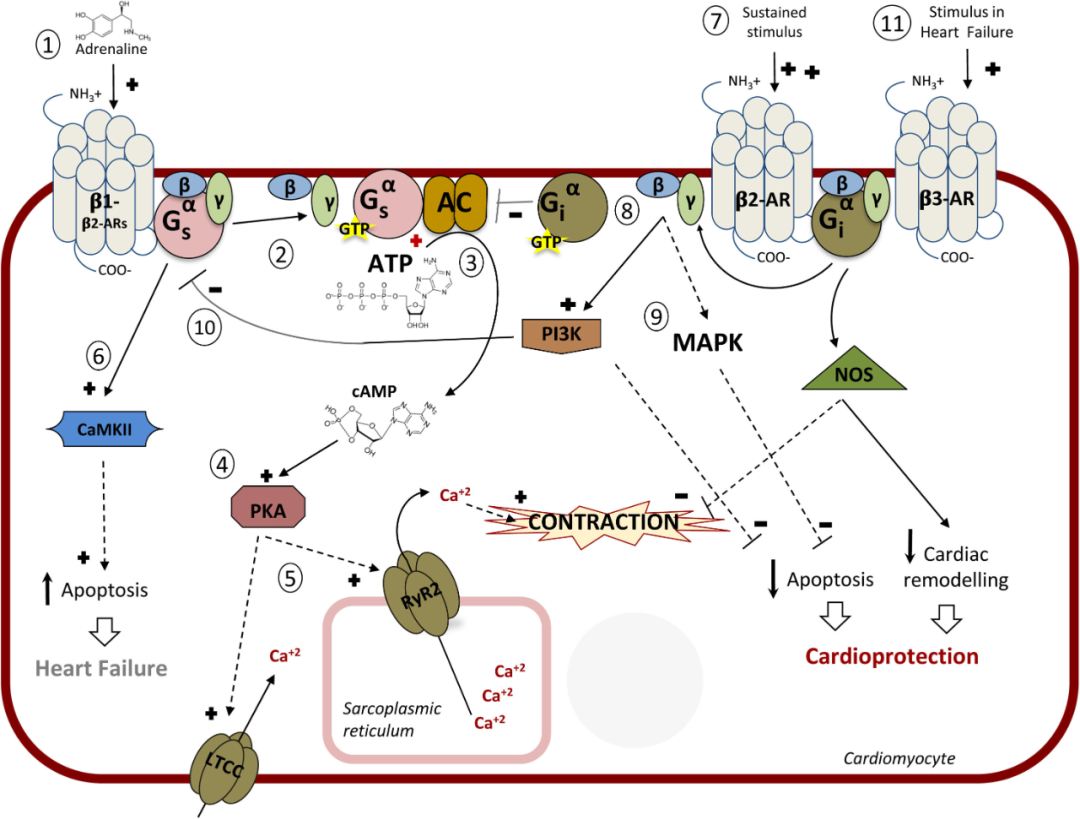
图源:参考资料 2
正因这样的机制支持,β 受体阻滞剂在心梗、心衰领域大放光彩。
这一用,就是 40 年。
然而,随着他汀类药物越来越广泛的应用、急诊支架手术(PCI)和氯吡格雷/替格瑞洛等新治疗手段成为常规处理后,「老师傅」终于遇到了新问题。
冠心病治疗范式发生重大转变,对 β 受体阻滞剂的应用范围产生显著影响——
在心功能降低患者中,β 受体阻滞剂的价值仍与再灌注时代前一致,国内外指南均给予高级别推荐(I 类)。
但在 LVEF 保留患者中,β 受体阻滞剂的传统地位,正在受到挑战。
用药与否,LVEF 是关键
首先我们来看看目前的指南推荐。总体提来看,变化趋势是普遍性的——
急性期都要用,长期使用则要看 LVEF。对于 LVEF ≥50% 的患者,长期使用 β 受体阻滞剂的推荐正在松动。
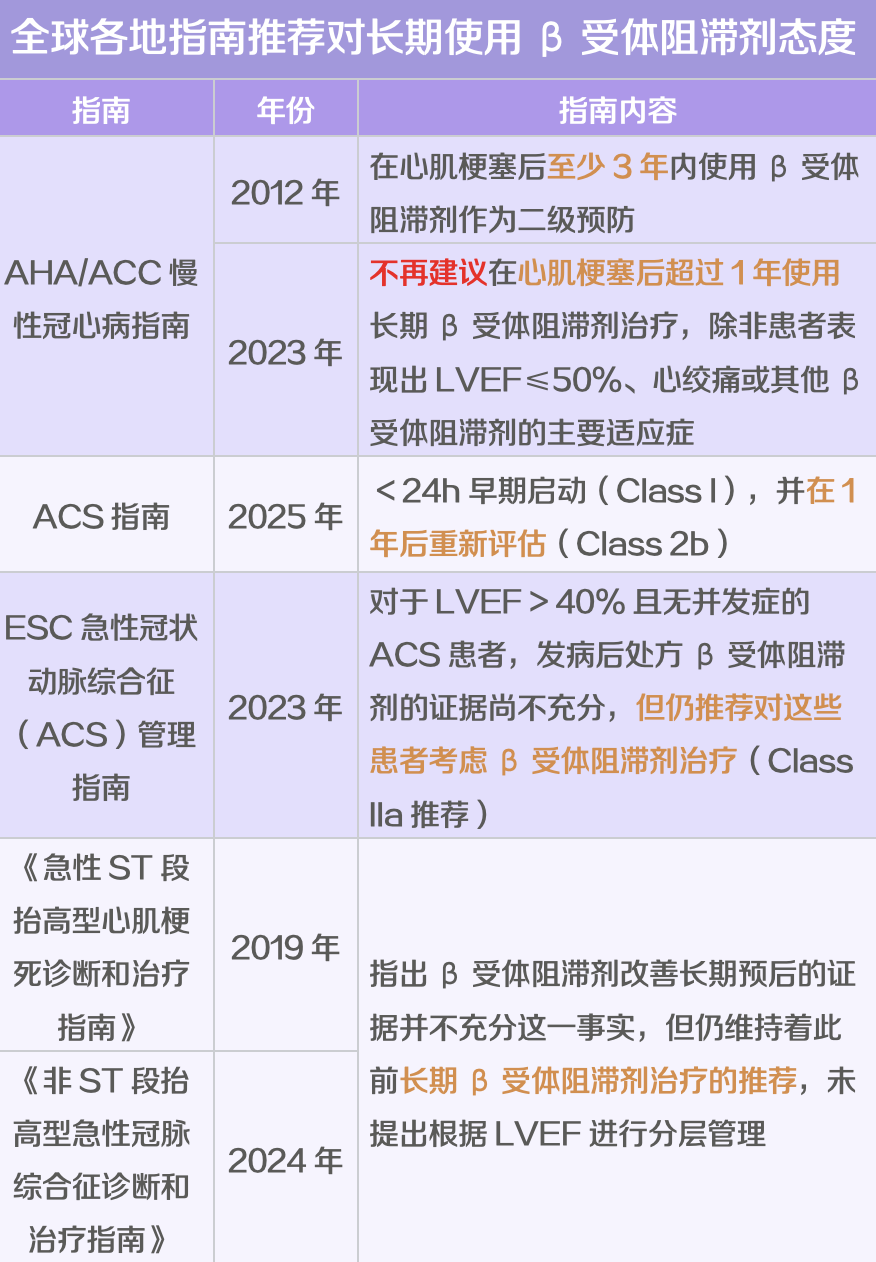
丁香园根据参考资料 6~10 整理制图
而就在近期,2 项重磅 Meta 分析结果,让这个争议已久的问题,看上去就要一锤定音了。
这项由美国国家心血管研究中心(CNIC)发表在 NEJM 上的研究,对 REBOOT(7459 例)、REDUCE-AMI(4967 例)、BETAMI(2441 例)、DANBLOCK(2277 例)和CAPITAL-RCT(657 例)这 5 项近年来最为重要的 RCT 试验进行了荟萃分析。[11]
共纳入的 17,801 例患者中,8831 例(49.6%)接受 β 受体阻滞剂治疗,中位随访 3.6 年。
研究设置的终点包括:
主要终点:预先设定复合终点包括全因死亡、心肌梗死或心力衰竭
次要终点:主要终点各组分、心脏性死亡、非计划冠状动脉血运重建、恶性室性心律失常
安全性终点:缺血性卒中、高级房室传导阻滞
结果显示,在用了 β 受体阻滞剂的患者中有 717 例(8.1%)发生了主要终点事件,而没用的患者中也只有 748 例(8.3%)发生了主要终点事件,HR=0.97(95%CI:0.87~1.07,P = 0.54)。换句话说,用与不用,事件发生率几乎相同。
而从全因死亡上看,用了 β 受体阻滞剂的 335 例甚至还超过了没用 β 受体阻滞剂的 326 例(HR=1.04,95% CI:0.89~1.21),同样未显示统计学差异。
另外,用了和没用 β 受体阻滞剂的患者,各有 360、407 例再发心肌梗死(HR=0.89,95% CI:0.77~1.03),75、87例发生心力衰竭(HR=0.87,95% CI:0.64~1.19),而且无论是用年龄、性别或 β 受体阻滞剂类型等划分亚组,使用 β 受体阻滞剂都看不到明确受益信号,其中 REBOOT 试验甚至在女性亚组中得出了有害的结论。
总体来看,β 受体阻滞剂对主要复合终点、全因死亡、再发心肌梗死以及心力衰竭,均未显示出明确的获益。
无独有偶,就在这篇 Meta 分析发表前两个月, The Lancet 发表的一项荟萃分析就对合计 1885 例心梗后 LVEF 40~49% 的受试患者进行汇总分析后,最终结果支持这部分患者应长期使用 β 受体阻滞剂,因为能带来显著临床获益。[12]

图源:参考资料 12
由此我们可以看到,两项研究共同构建了完整的证据支持:LVEF 是否降低,是决定 β 受体阻滞剂疗效的关键。
【研究点评】
复旦大学附属华山医院心内科教授、主任医师 李勇:
自从 1960 年代开始用于治疗高血压,1970 年代用于治疗心绞痛,1980 年代用于治疗心肌梗死,1990 年代用于治疗心力衰竭,β 受体阻滞剂已成为心血管病领域的基石药物。
针对此项 Meta 分析研究,不能将研究结论解读为所有射血分数 ≥50% 的患者均不应使用 β 受体阻滞剂。
首先,射血分数降低的心衰(HFrEF)和射血分数保留的心衰(HFpEF)在病因和病理生理学上的差异,这决定了同一类药物在两类人群中的「可改善风险」不对等。

另一方面,这五项试验的设计其实存在重要差异,尤其是在 β 受体阻滞剂种类、给药灵活性与对照组设置方面;这些差异会直接影响研究结果的解读与外推性。

梗死面积较大、左室功能轻度受损、血运重建不完全或合并高血压者,仍有明确获益。
因此,治疗心梗应重点评估射血分数及其他混杂因素,为患者选择真正具有临床终点获益的药物。

【研究述评】
《美国心脏病学会杂志》(JACC)主编、耶鲁大学心脏病学家 Harlan Krumholz:
β 受体阻滞剂成为心肌梗死后的标准治疗,是基于上世纪七八十年代的临床试验。那些研究显示其可降低高达 20% 的死亡率。
但它们是在一个没有经皮冠状动脉介入治疗(PCI)、没有强化降脂、没有双联抗血小板治疗、也没有精确危险分层的时代进行的。
如今,典型的心肌梗死患者已大不相同:梗死面积更小,血运重建几乎普及,二级预防更强,心律失常更少见,心衰防治策略更完善。
随着风险下降,β 受体阻滞剂的潜在绝对获益也在减小。
这促使我们需要与时俱进,重新审视其在收缩功能保留患者中的作用、审视传统疗法的当代价值。
针对此荟萃分析支持以下结论:在现代,射血分数 50% 或更高的患者无法从长期 β 阻滞剂治疗中获益。
分析存在局限性,包括试验间的异质性、心衰定义的差异以及显著的治疗交叉。但大量患者中结果的一致性,增强了整体结论的可信度。
β 阻滞剂在降低心肌梗死后死亡率方面曾扮演历史性角色。它们在那个时代的成就值得尊敬。但领域已变,患者已变。我们的治疗更优,梗死更小,患者因血运重建和更完善的二级预防策略而得以生存。
现代证据表明,β 阻滞剂不再是所有心梗后患者的普适疗法。它们依然重要,但是有选择性地重要。

致谢:本文经 复旦大学附属华山医院心内科教授、主任医师 李勇 专业审核
策划:iroka|监制:islay
题图来源:视觉中国
编辑:ifhealth 来源:丁香园
