本文作者:丁二丫
打开社交平台,搜索「女性健康」,最常看见的科普内容通常涉及月经、更年期、乳腺和生殖系统肿瘤等等。
但除此之外,还有一个更大的「杀手」,相比之下却显得有些隐形。
根据 Global Burden of Disease 的数据,心血管疾病才是女性排名第一的死因,心血管疾病造成的死亡约占女性死亡的 1/3。 2023 年,全球共有 960 万女性死于心血管疾病,这意味着每分钟就有 18 名女性死于心血管疾病。
而在心血管疾病中,女性的病死率显著高于男性,其中一个典型的例子就是冠心病。
不过,这一点却并不太符合直觉:都是标准化的诊断和治疗方式,甚至女性冠心病的整体发病率还略低于男性,怎么会存在这样普遍的预后差异呢?
丁香园特邀 北京大学第一医院老年病内科主任医师 刘梅林、浙江大学医学院附属邵逸夫医院心内科主任医师 黄翯,共同解读女性冠心病的独特之处。


「不典型」的冠心病
「冠心病」,是冠状动脉性心脏病的简称,是指冠状动脉发生管腔狭窄或闭塞,导致心肌缺血、缺氧,严重时可发生心肌坏死。病情极其凶险的急性心肌梗死就是冠心病的一种。
2020 年的一项研究统计了中国 101 家医疗中心中 8958 名因急性心梗住院治疗的患者,发现女性患者出现主要不良心血管事件的概率显著高于男性( 6.5% vs. 4.5%,HR=1.47,95% CI 1.21~1.77),且女性患者的死亡率也明显更高(4.4% vs. 2.7%,HR=1.65,95% CI 1.30~2.09)。
一项 Meta 分析纳入了 2010 年至 2020 年 15 项相关研究共计近 13 万名患者的数据,结果也表明女性 ST 段抬高型心肌梗死的短期死亡率显著高于男性(RR=1.75,95% CI 1.53~1.96)。
「女性冠心病的预后问题,首先是和年龄有关。」刘梅林表示。
历史估计表明,女性冠心病的发病年龄通常比男性晚 5~7 年,而年龄本来就是各种不良预后指标的独立危险因素。
另一个重要的原因,就是女性冠心病症状的复杂性。
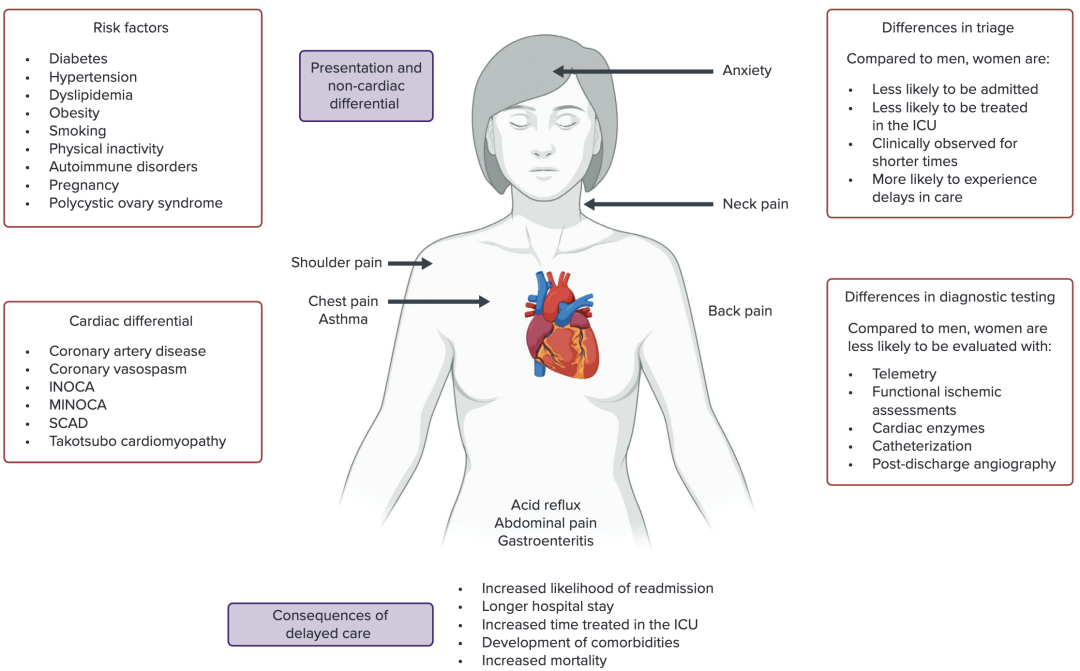
「我在临床上能明显感觉到,很多女性患者看起来都不像教科书上那样『典型』。」华北某三甲医院心内科一线医生陈林(化名)表示。
以急性心梗为例,相比于男性患者,女性患者的独特症状表型有更多的变异,并且单个患者同时伴有的症状数量也更多。
刘梅林表示,有些女性患者可能以「头晕、气短、乏力」为主诉就诊,看起来并不是很像的冠心病,但进行检查,发现已经有血管病变,甚至冠状动脉狭窄程度已经很严重了。
「症状表现太多太复杂,患者自己也未必意识到需要就医;就算来就医,可能也说不太清楚到底哪里不舒服,这就容易延误诊断。」
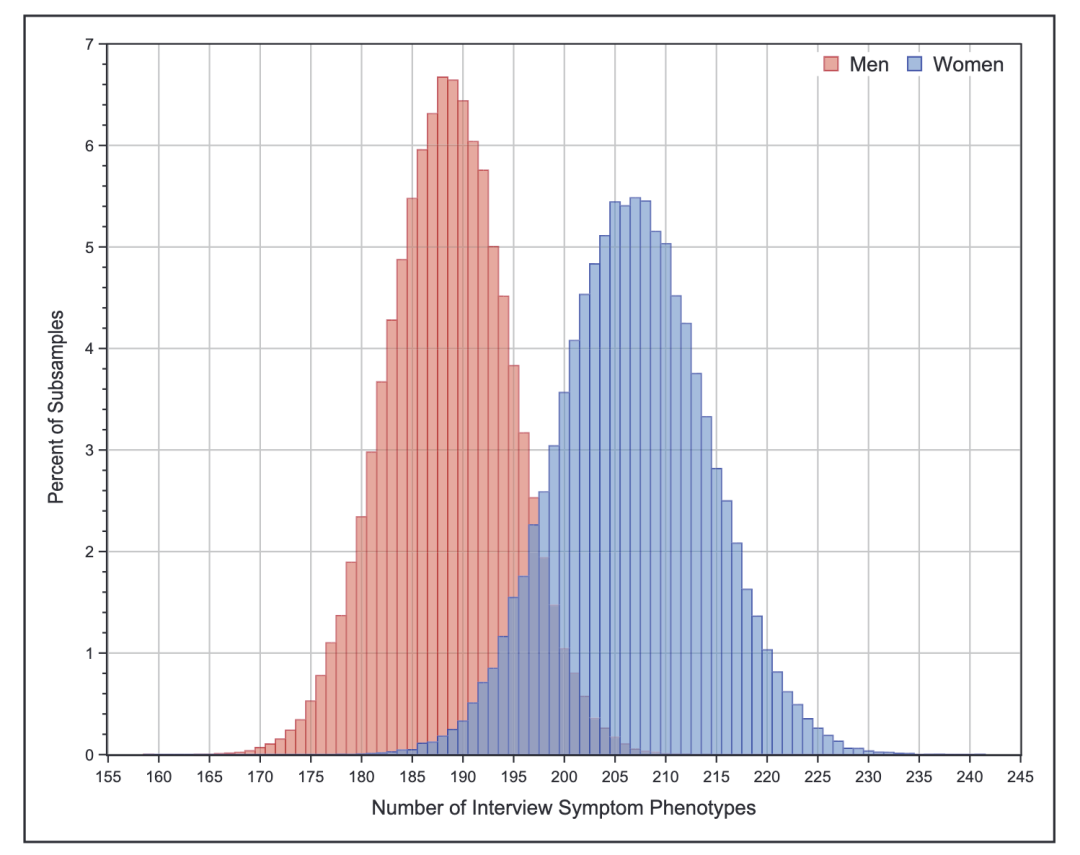
女性和男性急性心梗症状表型数量的变异情况
有研究表明,女性急性心梗患者中,会在症状出现后 >6 小时才就诊的比例明显高于男性(45% vs. 36%,P=0.008)。
另一项研究显示,女性急性 ST 段抬高型心梗患者从发病到初次医疗接触的平均时间是 90 分钟,而男性的平均时间是 66 分钟(P=0.04),女性患者从发病到接受心电图检查的平均时间也比男性长(146 分钟 vs. 103 分钟,P=0.03)。
对于急性心梗来说,越早接受再灌注治疗,患者的临床获益就更大。就诊和医疗判断的延迟,便使得这些患者再灌注的整体时间线向后移动。
而即便已经确诊了冠心病,因为种种原因,最终进行相关治疗的女性比例也更低。
经皮冠状动脉介入治疗(PCI)是目前急性心梗患者首选的再灌注治疗方式。然而,不少研究表明,女性患者接受 PCI 的比例明显低于男性。在一项对中国近 2.5 万名急性心梗患者的分析中,女性患者 PCI 治疗的比例为 66.1%,而男性的比例为 77.6%(P=0.0064)。
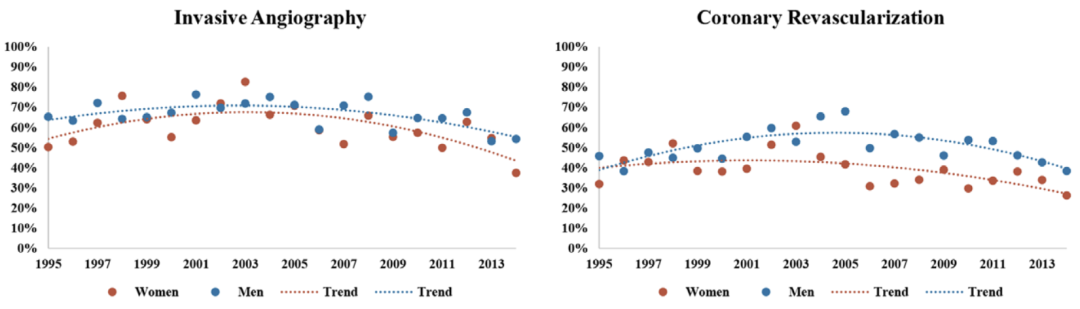
年轻女性和男性急性心梗患者接受血管造影和冠脉再灌注治疗的比例
这样看来,本身发病年龄较晚、临床表现异质性高、患者的就诊和治疗意识也受到各种因素的影响,女性冠心病的预后问题似乎有了许多合理的解释。
然而,这些并不是问题的全部。
一项中国的研究显示,校正年龄因素之后,女性急性心梗的院内死亡率与男性之间的差异减小了,但仍然显著(OR=1.54,95% CI 1.43~1.66);继续校正其它基线因素和治疗因素后,院内死亡率的性别差异也还存在(OR=1.50,95% CI 1.38~1.62)。
曾被排除在临床试验之外
研究指出,女性急性心梗患者最初被误诊为其它疾病的概率约是男性的 1.5 倍左右。
不过,医生们对这一统计数字的感知并不明显。陈林认为,冠心病的诊断并不会单单依靠症状,「就算患者的表现千奇百怪,只要来了心内科,有冠心病的人还是能靠客观检查及时识别出来的。」
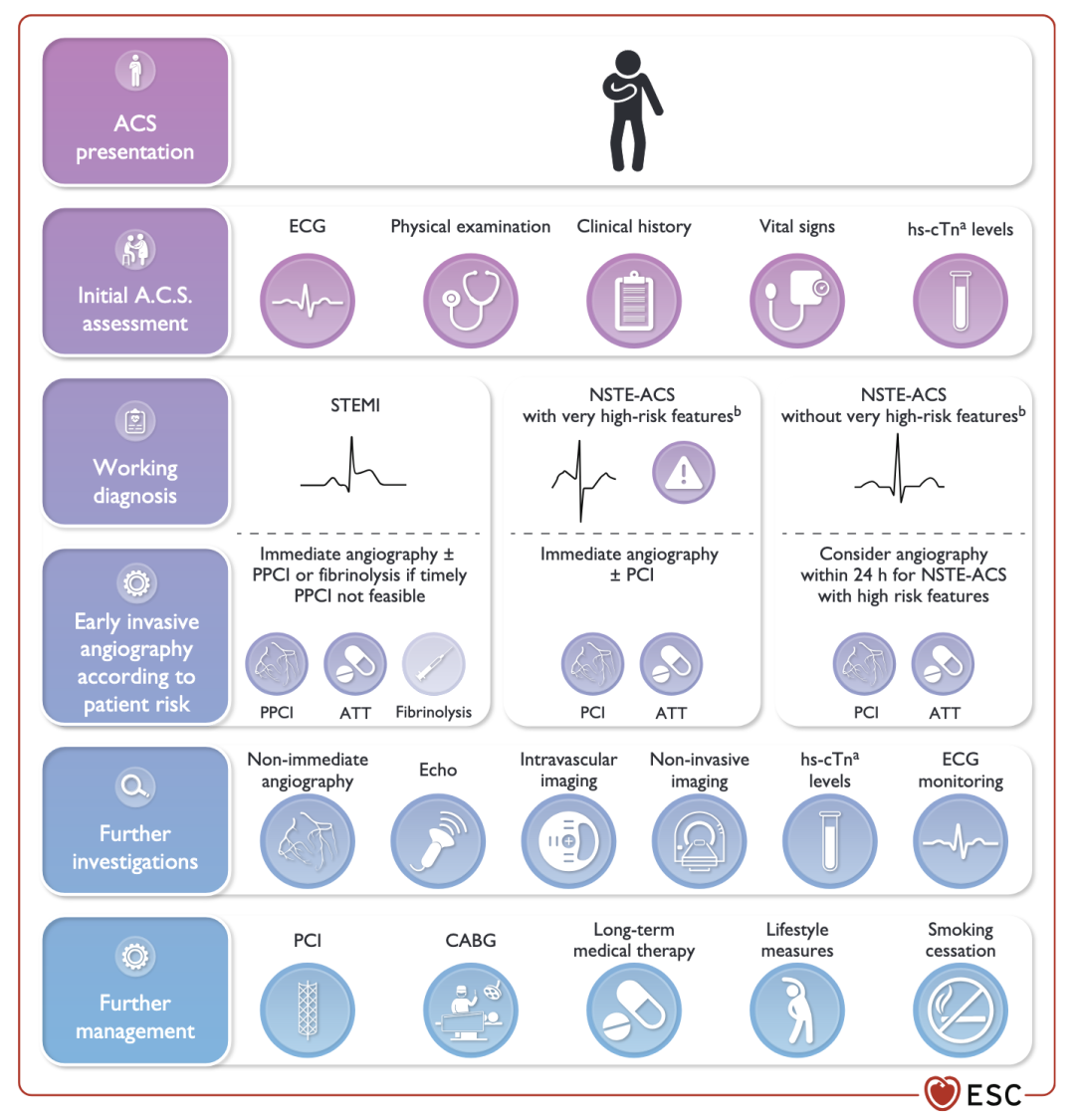
目前主流指南中冠心病的诊断依据,除了临床症状、体征之外,还包括心肌损伤标志物、心电图、影像检查、冠状动脉造影等。
这些诊断方式对冠脉阻塞的识别能力较强,但有相当比例的女性患者是非冠脉阻塞导致的梗死或缺血,如自发性冠脉夹层、冠脉痉挛、微血管功能异常等。研究显示,有约 2/3 的女性患者造影未见明显冠脉阻塞,而男性患者未见阻塞的比例约在 1/3。
在治疗上,女性发生药物不良反应的概率是男性的 1.5~1.7 倍,且不良反应往往更严重,需要住院治疗的次数也更多,具体来说:
●使用 ACEI 类药物时,女性发生干咳的概率时男性的 2~3 倍;
●使用抗心律失常药物时,女性更易出现 QT 间期延长和尖端扭转型室性心动过速;
●使用抗血小板药物时,女性患者发生出血的概率更高。
「这些不良反应,一方面可以直接损害女性患者的健康,另一方面,也会让女性患者的治疗依从性降低,影响疾病预后。」刘梅林指出。
造成这种药物反应差异的一个非常直观的原因是,整体而言,女性的体型较男性小,药代动力学的差异会使得女性用药后的血药浓度更高。如果用药时剂量没有根据体重进行校正,女性就会更容易出现药物过量。
举例来说,一项 2019 年发表在柳叶刀的研究表明,在使用 ACEI/ARB 类药物和 β 受体阻滞剂治疗心衰时,男性患者获得最佳疗效的剂量就是标准治疗方案下的目标剂量,而女性患者使用标准目标剂量的 50% 即达到最佳疗效,再继续增加剂量,疗效也不会增加。
也就是说,女性患者经常需要更小的剂量来达到理想的治疗效果,而使用标准剂量反而可能是过量了。
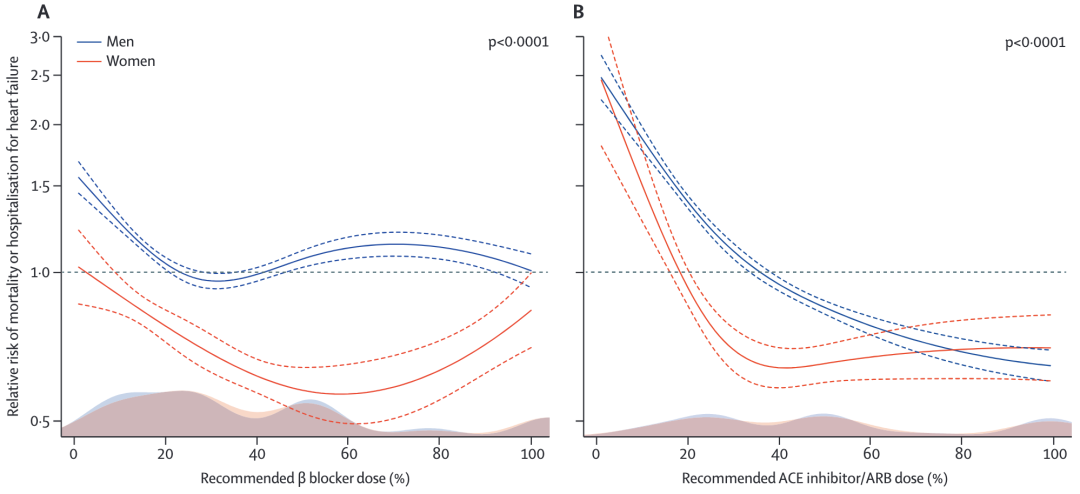
并且,在这项研究中,即使校正了年龄、体表面积因素之后,女性达到最佳疗效所需的剂量仍显著低于男性。这是可能由于,即便体型相同,不同性别在药物代谢方面也有差别。
然而,在药物研发的历史上,这样的复杂性曾沉沉埋在数据的沙底。
在 20 世纪相当长的一段时间里,女性,尤其是育龄期女性,曾被普遍排除在药物临床试验之外。1977 年,美国 FDA 曾发文,对药物临床研究中纳入「具有生育能力」的女性作出许多限制,这些限制几乎将育龄期女性完全排除在了临床试验之外。

1993 年,FDA 再次发文推翻了之前的限制,同年美国国会也将「确保所有临床研究都纳入女性和少数族裔」写入立法。但时至今日,临床试验中女性代表性不足的问题仍然存在。
有研究分析了 2016 年至 2019 年的 1433 项有关心血管疾病、精神病和癌症的临床试验。这些研究中女性受试者的总体占比为 41.2%,且这每类疾病的临床试验中女性受试者占比都低于该类疾病人群中的女性患者比例(心血管疾病 41.9% vs. 49%,精神疾病 42% vs. 60%,癌症 41% vs. 51%)。
也就是说,这种代表性不足,并非只是历史遗留的问题,而是从过去到现在,一直都在影响着我们对女性冠心病诊断和治疗的观念。
女性冠心病,仍需要更多证据
一项 2023 年的研究分析了美国和欧洲的急性冠脉综合征临床指南,提取了这些指南涉及的所有 RCT,发现其中女性患者的占比只有 29.9%。
《2023 ESC 急性冠脉综合征管理指南》指出,如果要为女性患者提供更好的治疗,还需要在未来的研究中增加女性患者的比例。]近年来,许多期刊、学会也都推出女性心血管疾病相关的特刊、报告,来呼吁学界的行动。

不过,在更多证据出现之前,一个同样重要的行动是:增加临床医生对女性冠心病独特性的了解。
由于女性冠心病患者的临床表现通常更多且复杂,首诊常常并不是在心内科。「这样的患者需要多长时间得到确诊,就要看首诊医生能否及时考虑到冠心病的可能性了。」刘梅林指出。
「其实很多看起来『不典型』的女性冠心病患者,如果你仔细询问,典型胸痛症状是存在的,只不过被其它症状掩盖了。」
但现实是,「很多医生甚至都还觉得『女性心血管疾病并不多』。」黄翯表示。
陈林记得自己在医学院和规培期间,都完全没有学过这样的知识。「女性冠心病的特别之处,我是直到在临床上多接触了些病人,才慢慢自己领会到的。」
2023 年,由刘梅林教授牵头、黄翯教授作为核心专家组成员编写的《女性冠状动脉性心脏病诊治的中国专家共识》发布,对女性冠心病的危险因素、病理生理特点、临床特点以及诊断和治疗都作了系统的阐述。
「希望这样一些行动,也能帮助医生们对女性冠心病的特殊性形成更深刻的认识。」
编辑:ifhealth 来源:丁香园
