本文作者:朗月、水无痕
周一的清晨,病房依旧如往常般忙碌,护士一声催促拉破了节奏。
「李大夫,29 床从急诊来了,平车。」
我不禁疑惑。周末联系病人时,家属说大爷 83 岁,日常活动、吃喝都没问题。多年的甲状旁腺功能减退顽疾,低钙血症,也算稳定。只是最近老伴过世,过于哀伤。
迅速追问病史和查体后,更大的悬疑剧情却向我们徐徐展开:患者精神差,神志恍惚,对答含糊。我尝试问了句:大爷,您今年多大岁数?
大爷却回复我:「33...」
40 年低钙,一朝飞天
尽管生命体征平稳,大爷的血检结果还是吓了我一跳:急诊血钙 3.7mmol/L,游离钙 1.9mmol/L,肌酐 380umol/L。血 PH 值 7.477,BE 8.31——高钙危象,肾功能衰竭,伴代谢性碱中毒!这是多久没复查了?
可从家属口中,我听到的是,2 月前住过肾科,大夫说,大爷肾脏没大问题。
我开始出汗了,也更好奇了。
从 2 月前肾科化验结果来看,问题确实不大。肌酐轻度升高,尿常规之中很干净,没有蛋白质、红细胞或白细胞等不良成分,风湿抗体免疫功能均正常,肾脏 B 超大小也是正常的。
1 月前,大爷做了腰椎间盘手术,输血 400 毫升,术后 1 周复查,血钙 1.6mmol/L,肌酐 101umol/L。而也就是这之后的 3 周内,大爷的身体发生了剧烈变化。

图源:图虫创意,非本病例
40 年低钙,一朝飞天,急性肾衰为哪般?代谢性碱中毒又如何解释?
孰因孰果,唯有探索。查房的主任正好也姓李,我和她英雄所见略同,不管三七二十一,先降钙再说。
人体正常血钙的浓度是 2.15~2.55mmol/L,血清总钙多次超过 2.75mmol/L 或血清游离钙超过 1.28mmol/L,即可考虑高钙血症,如血钙在 3mmol/L 以下,即为轻度,3~3.5mmol/L 即为中度,如果血钙高于 3.5mmol/L,就是重度,若再合并严重的临床症状,就算高钙危象了。
大爷的血钙高达 3.7mmol/L,游离钙 1.9mmol/L,神志模糊,问答不能切题,加上肾功能肌酐明显升高,肌酐清除率只有 14ml/min。
无论如何,先开始「降钙三板斧」。
第一板斧:积极补液,补足液体后利尿,补充血容量,促进尿钙排泄,大爷肾功能不好,虽然目前有尿,但是入量也不能太多太快;
第二板斧:抑制破骨细胞,鲑降钙素先给上,脱逸了或效果不好还有二磷酸盐和地舒单抗,大爷肾功能限制了二磷酸盐,只能考虑地舒单抗;
第三板斧:如肾衰心衰严重,可以考虑透析,大爷目前还没到那一步。
三板斧之外,还有个糖皮质激素,大家很熟悉,是个双刃剑,作用大,副作用也大,但不是所有得高钙血症都适用,血液系统的肿瘤效果好,这个大爷血糖还高,也没有血液系统肿瘤的证据,糖皮质激素先放放。
探因,肿瘤回报阴性
李主任清清嗓子,慢悠悠的提出几个问题:这个大爷的高钙到底是啥原因呢?高钙和肾功能不全是啥关系呢?甲旁减和高钙有关系吗?一般肾衰都是代谢性酸中毒,这个大爷为什么是代谢性碱中毒呢?
高钙血症原因众多,要想理清思路、找到病因,还得从钙的代谢说起。
人体每天从外界摄入的钙大约 1000mg,主要通过小肠以游离钙的形式吸收,血循环中存在三种形式的钙:一种是游离钙,约占 47%,是可以发挥生理作用的钙;一种是螯合钙,约占 13%,与柠檬酸,碳酸等结合;还有一种是蛋白结合钙,和白蛋白或球蛋白结合,约占 40%。
钙主要存储在骨骼系统中,约占总量的 99%,其余 1% 在血液中循环,钙主要通过肾脏和肠道进行排泄,每天排泄的钙也大约 1000mg,因此保持体内钙的平衡。
而体内调节钙磷的激素主要有四种,分别是 1,25(OH)2D3、甲状旁腺素(PTH)、降钙素(CT)和成纤维细胞生长因子(FGF-23),但还有一种病理状态下,由肿瘤细胞或巨噬细胞分泌的 PTH 相关蛋白(PTHrP),因为和 PTH 序列部分同源性,故可以模拟 PTH 的作用,造成高钙血症。
由此可知,如上调节钙的激素水平异常以及各种原因导致的钙摄入增加和(或)排泄减少都有可能导致高钙血症。
调节钙的激素之中,最重要的当属 PTH,因此 PTH 应该是个突破口。
根据 PTH 的高低,高钙血症分为 PTH 依赖性高钙血症和非 PTH 依赖性高钙血症,大爷甲状旁腺功能减退症多年,多次复查 PTH 均小于最低值,此次 PTH 依然测不出,甲状旁腺 B 超未见异常,甲状旁腺功能亢进症不需考虑,大爷无疑归入非 PTH 依赖性高钙血症的范畴。
非 PTH 依赖性高钙血症中,首先要考虑的是 PTHrP 的作用,所以一定要排查肿瘤,还有可能造成 PTHrP 升高的非肿瘤性疾病。
大爷高龄,20 天前还是低钙血症,此次急性起病,突发血钙升高,有贫血、低蛋白血症和体重下降,高度怀疑肿瘤的可能性。只不过,大爷的化验结果提示肿瘤标记物正常,胸 CT 提示肺部小结节影,全腹 CT 未见特殊,血液科和肾脏内科会诊意见出奇的一致——PET-CT 或骨 ECT。
惴惴不安之中,PET-CT 也回报了:未见肿瘤性病变。

图源作者
庆幸之余,我们又开始挠头,看来得转变思路。大爷最近没有发热,既往也没有结核病史,PET-CT 提示肺部炎性病变,呼吸科主任直接就否了结节病或结核这类肉芽肿性病变的可能;其次,风湿抗体免疫全项未见异常,没有光过敏、脱发等症状,也不是风湿免疫性疾病,那还有哪些可能呢?
能引起非 PTH 依赖性高钙血症的内分泌疾病也有几个,一是甲状腺毒症,多由于高浓度的甲状腺激素刺激破骨细胞,引起骨吸收增加所致;还有一个是肾上腺皮质功能减退症,可能和血容量减少血液浓缩有关;还有肢端肥大症或 VIP 瘤。老爷子既没有甲亢或肾皮低或肢端肥大症或 VIP 瘤的症状,也没有这方面化验的异常,所以也不考虑。
还有一个可能就是长期的制动,制动性高钙血症(immobilization hypercalcemia, IMH)于 1941 年由 Albright 首次报道,长期制动的患者,由于缺乏机械压力的刺激,骨转换失衡,骨吸收大于骨形成,骨钙释放入血。大爷腰椎术后的确有制动,但是术后第 3 天即下床活动了,所以这个假设也不成立。
还有其他的可能性吗?
家属说大爷之前间断应用利尿剂。我们眼前一亮,赶紧问问是不是氢氯噻嗪,噻嗪类利尿剂作用于远曲小管的近端,可以促进钙离子的重吸收,用我们科何主任的话说就是「扎紧了钙排泄的口袋」,从而引起高钙血症。
结果又让我们失望了,大爷用的是呋塞米和螺内酯,袢利尿剂是可以引起低钙血症的利尿剂。
而大爷的高钙,也越来越扑朔迷离了。
一线 VS 主任:肾功能不全引起高钙,还是高钙引起肾功能不全?
不过这也给我们提个醒,有没有药物的影响?
反复询问家属,家属给大爷分药,而且家属把家里的用药都拍照过来,没有大量的维生素 A 类药物,大爷也肯定没有偷偷大量服用钙片或维生素 D,术后唯一加上的就是利伐沙班,用来预防下肢静脉血栓,我们把这个药物从药理到不良反应统统查了一遍,甚至 Chat-GPT 也问了,也没有发现什么不妥。
只好再看看别的线索。
一线的小李大夫一直怀疑是肾功能不全引起的高钙,但肾内科的主任却提示应该是高钙引起肾功能不全,他是这样解释的,因为高钙会引起肾入球小动脉收缩,降低肾小球滤过率,高钙还会损伤肾小管,影响肾脏的浓缩功能造成血容量的减少,加上恶心呕吐等症状,进而引起肾功能不全。
小李大夫翻出内科书说:肾功能不全引起高钙,多发生在急性肾衰的多尿期,(因为急性肾衰竭的少尿期,因钙无法排出而沉积在软组织中),多尿期时,沉积在软组织中钙大量释放,可发生高钙血症。
不过很快小李大夫有点沮丧:大爷的尿量没有明显的多尿期和少尿期的区别,基本每天都在 2000ml 左右,看来还是高钙引起的肾功能不全。
可代谢性碱中毒,又怎么解释呢?莫非有我们没有发现的酸性物质丢失或碱性物质的摄入?
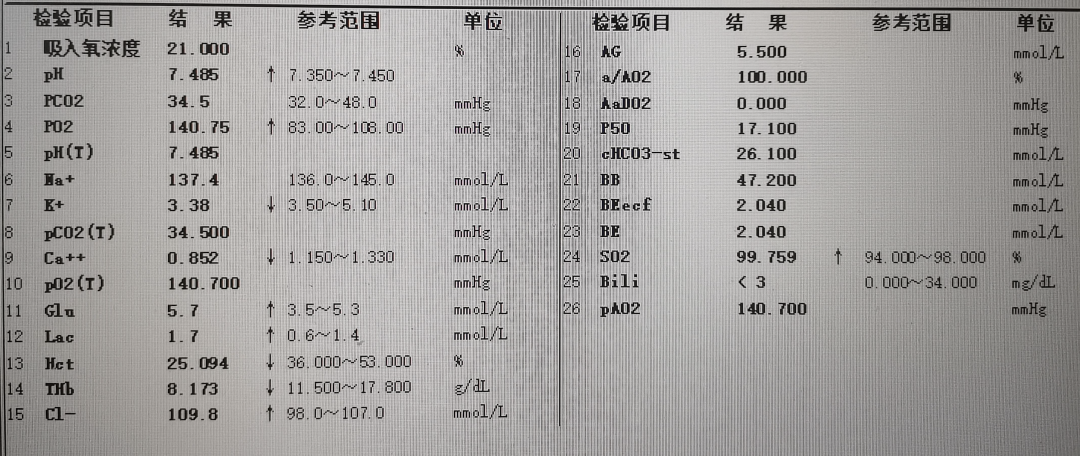
图源作者
好消息是,应用降钙素以后,大爷的血钙的确在慢慢下降,今天 3.5mmol/L,明天 3.3mmol/L,尽管下降得的确有点慢,但在应用地舒单抗后,血钙有了明显下降,精神状态和体力也一天天见好。
大爷可以下床溜达,还能正确回答「多大年龄」的问题,也能对我们说谢谢。只是,高钙的原因依旧悬而未决。
直到有一天,我看到家属在给大爷吃铝碳酸镁片,我问家属一般大爷一天吃几次,家属说 1 到 2 次,每次 2 片。尽管大爷之前也间断吃,但最近胃口不好,所以吃的比之前多一些,莫非代谢性碱中毒,是因为这个药吗?
大爷的情况相对复杂,这个药物给我们提了醒。
▶ 多年的甲旁减病史,一直口服每天 2 片碳酸钙和每天 2 片骨化三醇,家属很孝顺,每天还给大爷喝 450ml 左右的牛奶;
▶ 之前有过肾功能不全,加上 2 月前爱人去世,大爷茶饭不思,饮水量减少,牛奶却一直坚持;
▶ 1 月前腰椎手术应激,术后应用丙帕他莫非甾体止痛药物,并一直口服利伐沙班;
▶ 大爷胃口不好,口服铝碳酸镁的次数增加,在肾功能不好的前提下,患者一直口服上述药物,并未停用,直到神志恍惚;
▶ 血钙明显升高代谢性碱中毒肾功能不全加重。
这个过程终于形成了一个闭环。至此,乳碱综合征的诊断呼之欲出。
叠满 buff 的大爷,补钙任重道远
乳碱综合征(MAS)最早在 20 世纪被描述,当时 Bertram Sippy 医生引入了治疗消化性溃疡的「Sippy 疗法」,该方案由每日多次剂量的牛奶和可吸收的碱(如氧化镁、碳酸氢钠或亚碳酸铋)组成。
最初,这个疗法的效果很好,并成为一种流行的治疗方法。然而,逐渐有报道发现,患者在治疗过程中发生急性肾损伤和代谢性碱中毒。随后,高钙血症也被描述为乳碱综合征的一个因素。
随着 H2 受体阻滞剂等治疗消化性溃疡的新药引入,这种综合征几乎消失了。然而,在绝经后妇女中普遍使用非处方的钙制剂来预防骨质疏松症,使得近年来病例数量有所增加。由于大量钙剂摄入引发的 MAS 也被称为「现代乳碱综合征」或「钙碱综合征」(calcium-alkali syndrome,CAS)。
目前,乳碱综合征约占高钙血症病例的 12% 以上,是住院患者高钙血症的第三大常见原因,仅次于甲状旁腺功能亢进和恶性肿瘤。小李大夫点点头:「这么说,我们之前见到的好多高钙血症,都有可能被误诊了?」
「的确有这个可能。」李主任回答到。

高钙血症对肾脏产生影响,图源:UpToDate
CAS 发生的危险因素包括老年、容量减少和降低肾小球滤过率的药物,如血管紧张素转换酶抑制剂、血管紧张素受体阻滞剂或非甾体抗炎药,另外,肾功能受损或存在碱中毒的患者在摄入钙后发生高钙血症的风险增加。
这些,大爷刚好都占了。
地舒单抗应用后第 10 天,大爷的血钙降到 1.8mmol/L,大爷开始出现手麻的症状,家属说大爷手麻之后就是典型的「助产士」手样的抽搐,我们赶紧又把静脉的葡萄糖酸钙和口服的骨化三醇补了上去,所幸比较稳定,每天 2g 的葡萄糖酸钙加上 1 片骨化三醇,大爷的血钙能维持在 2.1mmol/L。
专攻钙磷代谢的戴主任建议后续给患者服用螯合钙。和家属沟通后,家属已经买来螯合钙,停用碳酸钙,停用铝碳酸镁,继续 2 片骨化三醇,大爷的血钙出院 1 周后复查大概在 1.9mmol/L,肌酐也降至 150umol/L。
「看来补钙也要科学补钙,不能随便补啦,尤其是和抑酸药一起吃,没准就吃进 ICU 了。」小李同学心有余悸的说到。
「是呀,甲旁减长期补钙的患者,竟然成了高钙血症的危险因素之一了,以后可得注意了。」李主任点醒了我们,大爷的随访依旧任重道远。

下班快步走出住院楼,沐浴着温暖的阳光,我心中暗想,多晒太阳应该还是最好的补钙方法(图源作者)
特别致谢:本文经 天津医科大学总医院内分泌代谢科 李淑英 主任医师专业审核
策划:carollero | 监制:gyouza、carollero
编辑:ifhealth 来源:丁香园
